2020-08-20
随着医改的不断深入,“分级诊疗制度”对于提升医疗健康服务能力和建设“健康中国”发挥着越来越重要的作用。在新冠疫情期间,由于患者到大医院就诊存在交叉感染和不便等问题,也急需通过“基层首诊”进行基础的临床诊断。
分级诊疗的意义
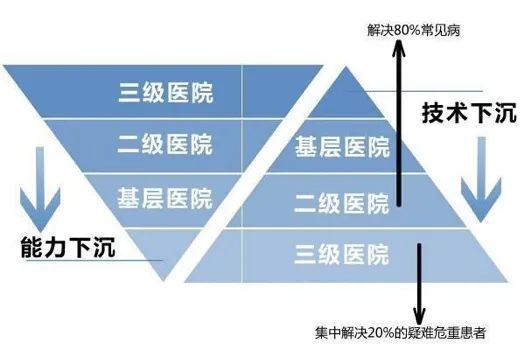
分级诊疗制度的关键词是“基层首诊、双向转诊、急慢分治、上下联动”,其原则是对不同级别的医疗机构进行诊疗分工从而实现医疗资源的合理配置,确保全民健康。
首先,分级诊疗符合医学规律。大部分疾病是小病,可以由全科医生处理。世界卫生组织认为80%的医疗需求可以在基层得到解决。
其次,符合卫生经济学的规律。通过分级诊疗,能较好实现控费目标。随着经济和科技发展,一方面医疗需求不断旺盛,另一方面医疗成本越来越高,不施行分级诊疗,没有一个国家的财政能承受日益沉重的医保支出。
再次,有利于医疗模式由“治疗为主”向“预防为主”转变。家庭医生作为分级诊疗的基础,能够推动健康管理的日常化,最大程度降低疾病发生与恶化的风险。
“基层首诊”是分级诊疗的基础。如果基层首诊错误率高,“转诊”和“分治”就失去了科学依据。世界卫生组织认为80%的医疗需求可以在基层得到解决,而我国基层医疗卫生机构诊疗量占总量比例自2009年到2014年却不断下降,从61.8%下降到57.4%。目前,我国存在基层医疗机构硬件资源和基层医生数量不足两大难题。
信息技术让分级诊疗更智能
信息化,作为分级诊疗的重要战略逐步深化,已经从数据打通发展到数据共享的时代。
以慢病管理为例,开展个人-家庭-社区-医院四级协同健康分级管理服务体系建设,集成智能可穿戴设备,辅助居民自我健康管理。居民通过可穿戴式的生命体征采集设备,实现健康数据的自动采集,并可自动上传至健康数据云平台。社区医生作为家庭健康守门人,家庭医生签约的执行者,可以动态跟踪自己社区居民的健康情况,并在必要时候实现家庭随访。

(诺康医疗院内+院外生命体征监测方案)
如果家庭医生在接诊患者时不具备条件可以进一步向医院转诊,转诊后进入上级医院,由专家提供进一步的疾病诊治,随后是康复回社区以及居家的生命体征采集实现健康跟踪,又进入一个新的闭环管理过程。
这种情况下,家庭医生能够不受时间和地点的约束准确、可靠和安全地监测患者的健康状况。不仅让家庭医生从繁杂的工作中解脱出来,同时还可以充分发挥社区家庭健康“守门人”角色及大型医院专家团队的疑难杂症救治能力,促进急慢分治,助推分级诊疗落地。
从望闻问切到隔空问诊,从排队取号到网上预约,从治病就医到健康管理,传统的“就医难、看病难”等问题正在一点一点地被新技术改变。
信息化、物联网等技术激活了看病就医新模式、新业态。从“等人得病”走向“大数据健康”,打造智慧健康管理,引入智能可穿戴健康状态监测设备和便携式健康监护设备,借助信息技术实现对病人家庭化监测和远程医学指导,其构筑的医疗健康管理新模式将惠及亿万百姓。